A Síndrome dos Ovários Policísticos (SOP) afeta entre 5% e 10% das mulheres durante o período reprodutivo e é das principais causas da infertilidade feminina.
Caracteriza-se por:
• Ciclos menstruais irregulares (normalmente com intervalo muito grande entre eles);
• Excesso de pelos em áreas tipicamente masculinas (buço, queixo, costas, tórax etc.). Algumas mulheres não têm o excesso de pêlos, mas tem níveis aumentados de hormônios masculinos na corrente sanguínea. Essa também é uma característica da doença;
• Presença de múltiplos pequenos cistos nos ovários ao ultrassom, chamados tecnicamente de folículos antrais.
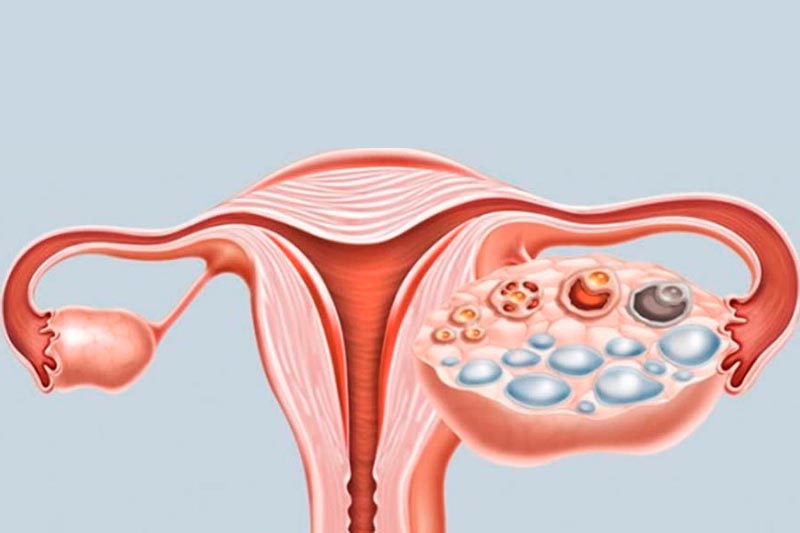
O diagnóstico depende de uma avaliação completa, que exclua outros problemas com as glândulas adrenais e a tireoide, e outras doenças que causam aumento dos hormônios masculinos como tumores de ovário. O exame de ultrassom ajuda, mas não é suficiente para identificar a síndrome.
É muito comum recebermos pacientes com o diagnóstico de Síndrome dos Ovários Policísticos (SOP) baseado apenas na ultrassonografia alterada. Além do quadro clínico, há necessidade de outros exames laboratoriais como dosagem de testosterona total, androstenediona, 17-OH-alfa-progesterona, S-DHEA, etc.
Acredita-se que seja uma soma de fatores genéticos e ambientais. É mais comum entre pessoas da mesma família, mas pode apresentar melhora do quadro e dos sintomas com perda de peso, por exemplo, o que ilustra bem essa interação.
A causa exata ainda é desconhecida, mas sabemos que a síndrome pode envolver uma combinação de desordens associadas a um excesso de hormônios masculinos (androgênios) e ovulação irregular. Pesquisas estimam que 70% a 80% dos casos são genéticos e alguns estudos apontam que, se a mãe tem SOP, há uma probabilidade de 50% da filha também ser diagnosticada com a doença.
Na Síndrome dos Ovários Policísticos (SOP), os ovários ficam repletos de múltiplos folículos antrais que param de crescer e não chegam ao momento da ovulação (os chamados “ microcistos ou cistos”). Em portadoras da síndrome, esses cistos permanecem e modificam a estrutura dos ovários, tornando-os até três vezes maiores do que o tamanho normal.
Esses cistos que não crescem levam a três problemas:
• Falta de ovulação;
• Excesso de produção hormonal pelos folículos (androstenediona e testosterona — hormônios masculinos);
• Resistência à insulina devido a interações de hormônios masculinos com hormônios relacionados ao metabolismo do açúcar e gorduras no organismo.
•
E quais as consequências disso?
• Infertilidade
• Irregularidade da menstruação;
• Excesso de pelos;
• Tendência a obesidade e maior risco de diabetes, hipertensão, alterações de triglicérides e colesterol (a chamada “Síndrome Metabólica”);
• Maior risco de câncer de endométrio (a camada interna que reveste o útero).
• Maior risco de abortamento;
• Maior risco de diabetes gestacional.
Ao exame físico, notamos aumento de pelos em regiões tipicamente androgênicas, ou seja, locais que normalmente os homens têm pêlos.
A Síndrome dos Ovários Policísticos (SOP) não tem cura. Como toda doença crônica, o tratamento deve ser contínuo e envolver mudanças de hábitos e de estilo de vida:
• As dietas antinflamatórias são bem recomendadas. No geral, restrição de carboidratos e calorias totais é benéfica;
• Exercícios físicos: ao menos 150 minutos por semana.
Alguns medicamentos utilizados:
• Metformina: aumenta sensibilidade à insulina, melhorando o metabolismo e ajudando na regularização dos ciclos e da ovulação;
• Indutores da ovulação: Clomifeno, Letrozol e Gonadotrofinas;
• Adjuvantes: inositol, melatonina, vitamina D.
Cirurgias:
• Drilling ovariano: videolaparoscopia para fazer pequenos “furos” no ovário e melhorar a circulação de hormônios locais e a capacidade de ovular, procedimento controverso na literatura;
• Cirurgia bariátrica quando há obesidade relacionada à Síndrome dos Ovários Policísticos.
Em casos de Síndrome de Ovários Policísticos e Fertilização in vitro, as chances de gravidez em geral são muito boas, e com os protocolos atuais de medicações específicas para redução de risco e congelamento de embriões, a temida Síndrome de Hiperestimulação Ovariana se tornou algo evitável e raro.
